Атопический дерматит — как лечить и контролировать
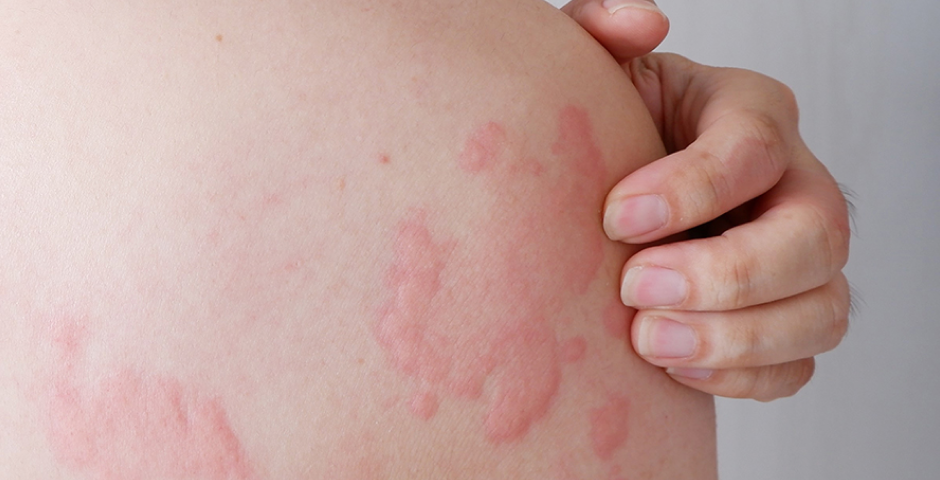
Атопический дерматит (АД) встречается в основном в младенческом возрасте, у детей, проживающих в крупных городах или развитых странах. Распространенность этого заболевания в последние 30 лет сильно увеличилась. Атопический дерматит – одна из самых частых проблем, с которыми обращаются на прием к врачу-аллергологу. Почаще атопический дерматит вылечить нельзя, но можно с ним научиться жить. Что его вызывает, как с ним бороться и можно ли его «перерасти»?
Является ли атопический дерматит распространенным заболеванием и в каком возрасте он чаще встречается?
Наиболее часто к врачу-аллергологу с проблемой АД обращаются дети в раннем возрасте: наибольший процент – дети от первого полугодия до 2-3 лет, когда дебютирует так называемый «атопический марш», когда как бы «по лестнице» происходит трансформация аллергических заболеваний от атопического. дерматита к развитию ингаляционной аллергии посредством аллергического ринита, бронхиальной астмы. Происходит изменение спектра «винных» аллергенов (от пищевых до ингаляционных, таких как, клещи бытовой пыли, плесень, пыльца растений). Реже эта болезнь дебютирует или продолжает беспокоить в пожилом возрасте.
В современных условиях отмечается рост заболеваемости атопическим дерматитом во всем мире. В Западной Европе распространенность среди детей в возрасте до 14 лет составляет 10-20%. В Украине за последние годы также отмечается стремительный рост заболеваемости.
У детей атопический дерматит проявляется уже в раннем детстве, до 6-ти месячного возраста (в 45% случаев), в течение 1-го года жизни – в 60%.
Атопический дерматит – это всегда аллергия?
Атопический дерматит, как мы уже сказали, является частью атопического синдрома или атопии. Известно, что атопический дерматит является заболеванием, связанным со многими факторами, в том числе и с пищевой аллергией.
Ведущая роль в развитии болезни принадлежит таким факторам как:
- наследственность,
- атопия,
- гиперреактивность кожи,
- нарушение эпидермального барьера кожи,
- нарушение функциональных и биохимических процессов в коже.
При атопическом дерматите установлено также генетически обусловленное нарушение кожного барьера, увеличение сухости и потери воды из-за верхнего эпидермального слоя кожи. Изменение липидного состава кожи создает возможность поступления аллергенов через кожу с привлечением механизмов, приводящих к повреждению кожи и способствующих ранней сенсибилизации организма и инициации воспаления.
Однако не всегда при наличии атопии может развиться атопический дерматит. И только при определенных условиях (триггерах) вызывается обострение.
Факторами могут быть:
- патологии беременности,
- Кесарево сечение,
- искусственное вскармливание
- нарушение микробиомы кишечника у новорожденных и детей грудного возраста,
- паразитарная инвазия,
- нарушение ферментации пищи и др.
Провокаторами могут быть и физические факторы: перегревание, сухой воздух, расчесывание кожи, применение нерациональных средств по уходу за кожей, стресс и т.д.
Какова связь атопического дерматита с аллергией на пищевые продукты.
С пищевыми аллергенами атопический дерматит бывает связан примерно в 20–50% случаев. Из пищевых аллергенов, по степени частоты аллергии к ним выступают следующие: коровье молоко и его компоненты, яйцо, рыба, пшеница, морепродукты, рыба, соя, орехи, арахис. Очень важно знать не только аллерген, но и его аллергенные молекулы. Так при аллергии к белку коровьего молока наиболее значимым компонентом является казеин-белок, который присутствует в молоке самых разных видов животных (только в верблюжьем молоке он отличается по составу), который не теряет своих аллергенных свойств при термической обработке и ферментации. Это имеет значение для элиминационной диеты, потому что в такой ситуации молоко должно быть исключено полностью. В раскрытии таких ситуаций помогает компонентная аллергодиагностика.
Считается, что дети часто могут перерасти атопический дерматит. Правда ли это?
Учитывая тот факт, что атопический дерматит генетически обусловленным заболеванием, вылечить до конца эти генетические мутации нельзя, но «подружиться» можно. Готовность к аллергическим реакциям не происходит у детей с атопией, но изменяется спектр аллергенов и часто происходит трансформация проявлений аллергии на коже в аллергию дыхательных путей и другие виды аллергии может развиться толерантность к большинству причинно-значимых пищевых аллергенов. Так, по некоторым данным, около 26% детей пищевая гиперчувствительность исчезает в течение 1-го года исключения аллергена из питания, у 11% детей — в течение 2-го года жизни.
Или использование гормональных мазей не повредит ребенку?
Наружная противовоспалительная терапия, в частности топическими глюкокортикостероидами, в настоящее время остается наиболее эффективным лечением атопического дерматита.Однако многие родители до сих пор считают гормональные крема и мази очень опасными и для ребенка. Они откладывают начало лечения, пытаясь «замазать» очаги воспаления безвредными, по их мнению, средствами. Хотя на самом деле теряют время. Такая «стероидофобия» не только не обоснована, учитывая безопасность современных препаратов, но и приводит к отягощению течения болезни. Начало лечения топическими стероидами при первых признаках обострения, строгое соблюдение режима использования препарата, правильный уход за кожей – залог успешного контроля над заболеванием.
Можно ли вылечить атопический дерматит и как предотвратить его обострение у ребенка?
Лечение АД часто является длительным и сложным процессом. Врачи вместе с маленькими пациентами работают для уменьшения выраженности симптомов болезни, обеспечения длительного контроля за заболеванием путем предотвращения или снижения тяжести обострений. Это цели, которых мы должны достичь и достигаем.
Режимные меры должны быть направлены на исключение или сведение к минимуму влияния факторов, которые могут спровоцировать обострение заболевания:
Некоторые рекомендации по элиминации аллергенов и уходу за кожей.
Для элиминации причинных аллергенов, как пищевых, так и ингаляционных, проводится обязательное аллергологическое обследование. Наиболее широкий спектр аллергенов и их молекулярных компонентов содержится в тесте «Алекс2».
- Ретительный уход за кожей, использование современных эмолентов с целью устранения ее сухости и восстановления липидного баланса, а также предотвращения инфицирования кожи.
- Уменьшить влияние так называемых поллютантов в окружающей среде (частицы бытовой химии, пищевых и ингаляционных аллергенов и др.).
- Всем врачам и многим родителям известен факт, когда после выезда из города в экологически чистую зону симптомы проходят без всякого лечения.
- Устранить химические раздражители для кожи, в т.ч. мыло.
- Устранить контактные раздражители (шерсть, красители тканей и др.)
- Не давать ребенку чрезмерно потеть.
- Постараться защитить ребенка от чрезмерных стрессов.
- В период обострения спать в хлопчатобумажных носках и перчатках.
- Использовать мыло и моющие средства с увлажняющим эффектом. Водные процедуры должны быть кратковременными (5-10 мин), в теплой (не горячей) воде.
- ¦Носить просторную одежду из чистого хлопка.
- Новая одежда стирать перед ношением.
- ¦Для стирки использовать жидкие, а не порошковые моющие средства.
- При стирке одежды и постельных принадлежностей использовать минимальное количество кондиционера для белья, после чего белье необходимо дополнительно прополоскать.
- В солнечную погоду пользоваться солнцезащитными кремами, не вызывающими контактного раздражения кожи.
Можно ли детям с атопическим дерматитом заниматься спортом и посещать бассейн?
Можно, но необходимо помнить, что занятия спортом ведут к чрезмерной потливости, что является неблагоприятным фактором. Хлорированная вода в бассейне сильно высушивает кожу, а кожа у детей с атопией подвержена сухости. Но хлор не только иссушает кожу, но и обладает бактерицидными свойствами, а дети с атопическим дерматитом подвержены инфицированию кожи стафилококками. Таким образом, хлор может обладать дополнительными лечебными свойствами.
Но после занятия спортом необходимо принять душ, нанести на кожу увлажняющие средства, сменить одежду.
