Крапивница: причины, симптомы, диагностика и лечение
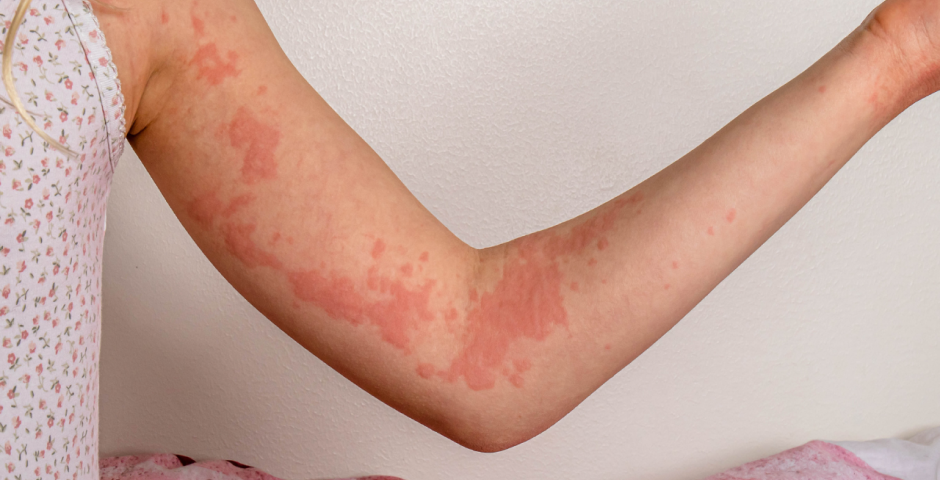
Крапивница — это заболевание, характеризующееся высыпаниями на коже в виде волдырей без жидкости и выраженным зудом, напоминающим ощущение от контакта с крапивой. Заболевание может быть острым или хроническим, спонтанным или индуцированным.
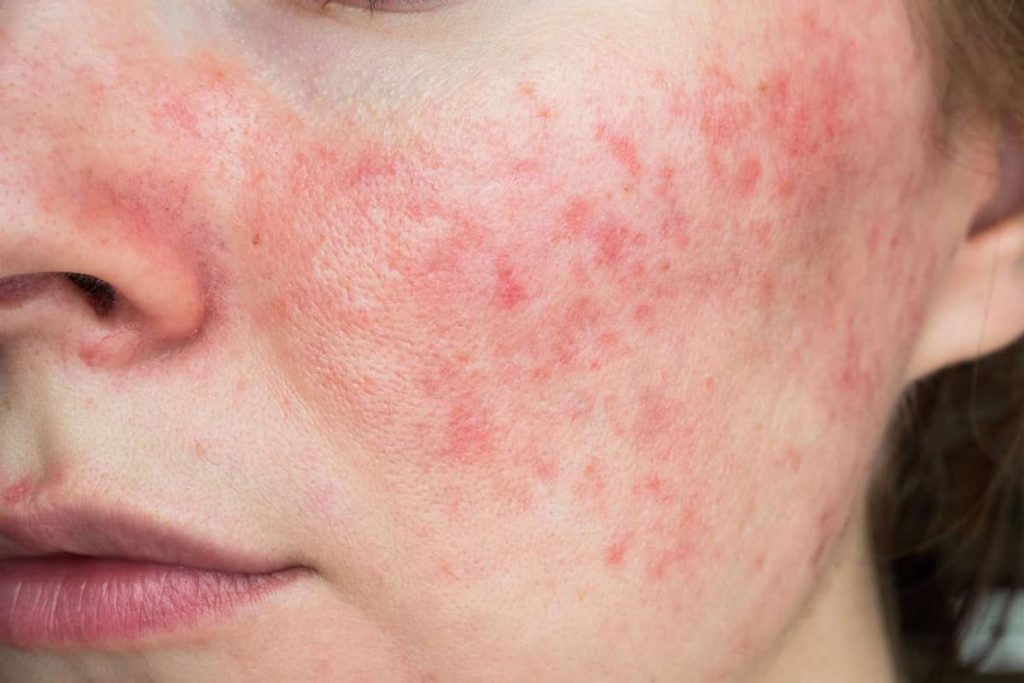
Волдырь представляет собой отёк телесного цвета или бледной кожи с покраснением, который может сохраняться от нескольких минут до 24 часов.
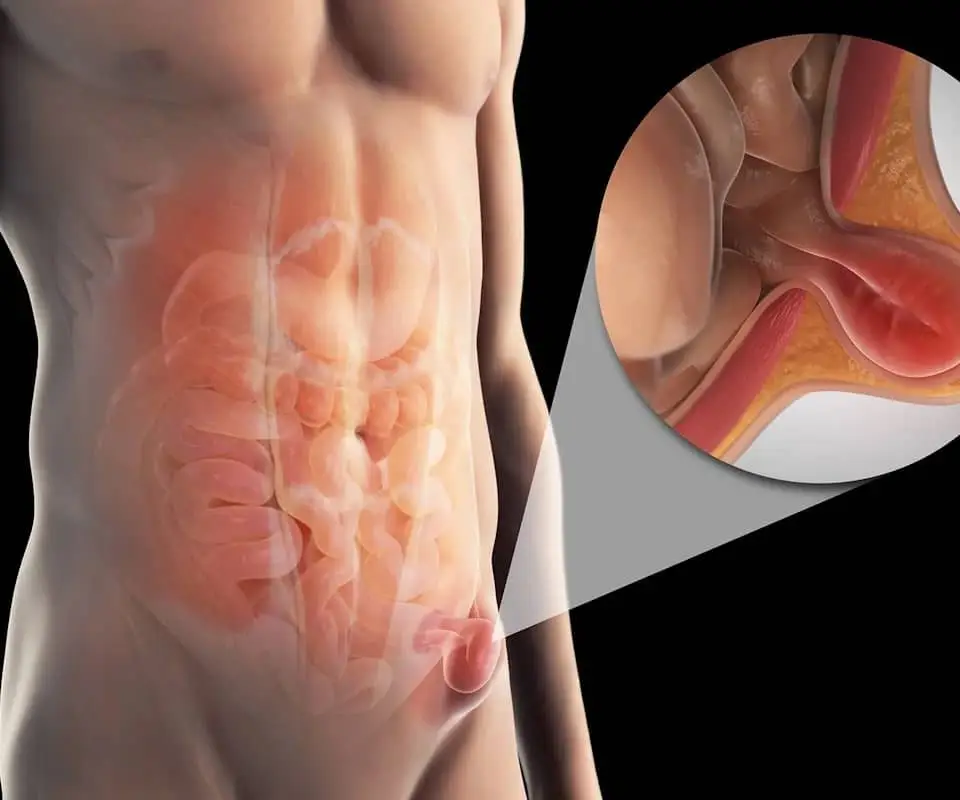
Крапивница может сочетаться с ангионевротическим отёком — более глубоким отёком кожи или слизистых оболочек.
Крапивница классифицируется по продолжительности на острую и хроническую. Хроническая крапивница может быть спонтанной или индуцированной. Индуцированная крапивница имеет множество разновидностей, таких как дермографизм, холодовая крапивница, холинергическая крапивница, контактная крапивница, замедленная крапивница от давления, солнечная крапивница, тепловая крапивница, вибрационная крапивница, вибрационный ангионевротический отёк и аквагенная крапивница.
Кто склонен к развитию крапивницы:
Хотя каждый пятый ребёнок или взрослый может перенести острую крапивницу в течение жизни — независимо от возраста, пола и расы — маленькие и старшие дети, а также взрослые с аллергической предрасположенностью имеют более высокий риск развития хронической крапивницы.
У маленьких детей крапивница встречается редко, однако если и возникает, то причиной, как правило, является инфекция. У детей старшего возраста важными провоцирующими факторами служат пища, лекарственные препараты и ингаляционные аллергены. У взрослых крапивница обычно носит идиопатический и спонтанный характер.
Обращение к врачу может быть необходимым в случае, когда острая крапивница сопровождается лихорадкой, поскольку это может быть первым симптомом COVID-19.
Хроническая спонтанная крапивница встречается у 0,5–2% населения, при этом в ряде стран женщины страдают ею чаще, чем мужчины. Однако более распространённой является хроническая индуцированная форма.
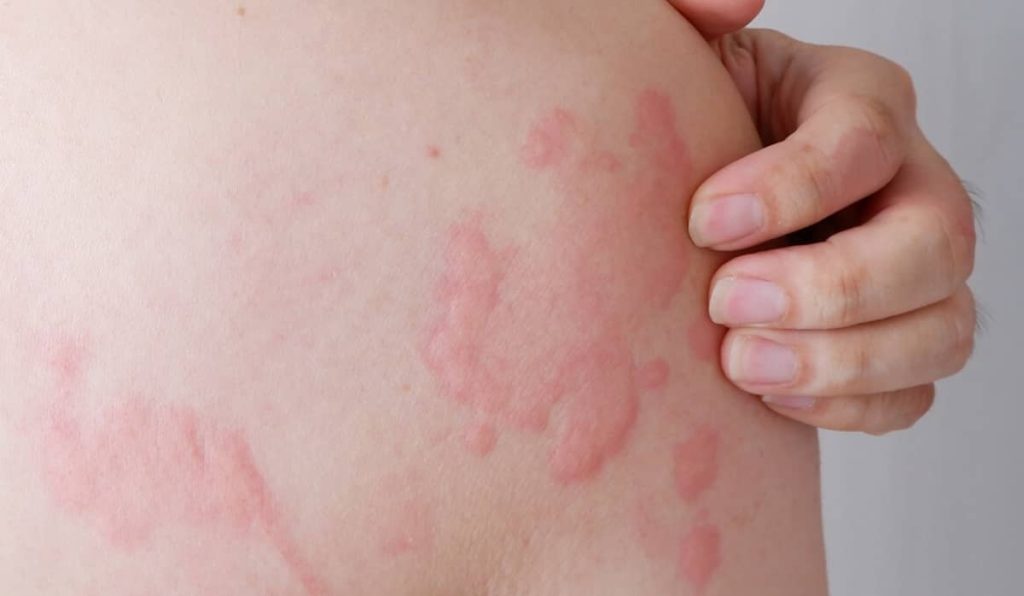
Как распознать крапивницу:
Волдыри диаметром от нескольких миллиметров до нескольких сантиметров, белого или красного цвета, с красным ореолом или без него, являются характерным признаком крапивницы. Каждый волдырь может менять форму и сохраняться от нескольких минут до нескольких часов. Они могут быть округлыми, образовывать кольца, иметь узор в виде карты или представлять собой гигантские пятна.
Крапивница может возникать на любом участке тела и склонна к распространению.
При хронической индуцированной крапивнице волдыри появляются в течение пяти минут после контакта с раздражителем и сохраняются от нескольких минут до одного часа. Волдыри могут быть линейными при дермографизме, очень мелкими при холинергической крапивнице, ограниченными при контактной крапивнице и диффузными при холодовой крапивнице. Последняя может представлять потенциальную опасность при купании в холодной воде.
При хронической спонтанной крапивнице уртикарии более стойкие, однако проходят в течение 24 часов и могут возникать в любое время суток.
Что вызывает крапивницу:

Крапивница возникает вследствие высвобождения химических медиаторов из тканевых клеток и циркулирующих базофилов. К таким медиаторам относятся гистамин, фактор активации тромбоцитов и цитокины. Они активируют чувствительные нервы и вызывают расширение кровеносных сосудов, а также выход жидкости в окружающие ткани.
В отношении причин крапивницы предложен ряд гипотез. К возможным факторам относятся иммунная система, системы арахидоновой кислоты и свёртывания крови, а также генетические мутации.
Острая крапивница может иметь следующие причины, хотя установить их точно удаётся не всегда: вирусная инфекция (например, инфекция верхних дыхательных путей, вирусный гепатит, инфекционный мононуклеоз, микоплазма); бактериальная инфекция (например, зубная инфекция, воспаление придаточных пазух носа); пищевая аллергия (как правило, на молоко, яйца, арахис, морепродукты); лекарственная аллергия (нередко на антибиотики); медикаментозная крапивница вследствие псевдоаллергии (например, на аспирин, нестероидные противовоспалительные препараты, опиаты, рентгеноконтрастные вещества); укусы пчёл или ос; а также генерализованная реакция после локализованной контактной крапивницы (например, на латекс). При тяжёлом течении крапивница может привести к анафилактическому шоку.
Хроническая крапивница. Хроническая спонтанная крапивница, как правило, является идиопатической — то есть её причина остаётся неизвестной, хотя вероятно, что она развивается вследствие аутоиммунных процессов. Хроническая спонтанная крапивница также может быть связана с хроническими инфекциями (такими как Helicobacter pylori или кишечные паразиты), хроническими аутоиммунными заболеваниями (например, системной красной волчанкой), заболеваниями щитовидной железы, целиакией, витилиго и другими состояниями.
Симптомы хронической спонтанной крапивницы могут усиливаться под воздействием тепла, вирусных инфекций, трения, приёма некоторых лекарственных препаратов, а также употребления продуктов с высоким содержанием гистамина.
Индуцированная крапивница может быть вызвана физическими раздражителями — такими как поглаживание или расчёсывание кожи, ношение тесной одежды, растирание полотенцем после горячего душа, контакт с холодным воздухом на открытых участках кожи, контакт со льдом или криотерапия, физические упражнения, а также эмоциональные расстройства.
Некоторые люди могут реагировать на аллергены — такие как пшеничная мука, косметические средства, текстиль, латекс, слюна, мясо, рыба, овощи — или на псевдоаллергены и раздражители.
Диагностика:
Для установления диагноза крапивницы необходимо выявить у пациента уртикарии продолжительностью менее 24 часов — с ангионевротическим отёком или без него. При подозрении на лекарственную, латексную или пищевую аллергию при острой крапивнице могут потребоваться кожные прик-тесты и анализы на аллергены.
Индуцированная крапивница нередко подтверждается путём провокации реакции — например, с помощью дермографометра при дермографизме или прикладывания кубика льда при подозрении на холодовую крапивницу. Пациентам с крапивницей, сопровождающейся лихорадкой, болью в суставах и недомоганием, следует провести обследование для исключения аутовоспалительного заболевания. В ряде случаев может выполняться биопсия уртикарий.
Лечение крапивницы:

Основное лечение всех форм крапивницы у взрослых и детей заключается в применении пероральных H1-антигистаминных препаратов второго поколения, таких как цетиризин или лоратадин. Если стандартная доза оказывается неэффективной, её можно увеличить в четыре раза. Дозу антигистаминных препаратов подбирает врач-аллерголог в зависимости от тяжести течения крапивницы.
Для снижения воздействия триггерных факторов следует постараться устранить выявленные триггеры — такие как лекарственные препараты или пищевые продукты. Кроме того, рекомендуется избегать аллергенов, провоцирующих крапивницу, и проводить лечение хронических инфекций, например H. pylori.
При крапивнице следует избегать приёма аспирина, опиатов и нестероидных противовоспалительных препаратов, а также минимизировать употребление пищевых псевдоаллергенов. Если аллерген имеет клиническое значение в развитии крапивницы, его необходимо исключить. Важно также свести к минимуму физические триггеры: избегать тесной одежды и трения кожи.
Если крапивница возникает вследствие воздействия холода или солнца, рекомендуется одеваться в соответствии с погодными условиями и применять солнцезащитные средства широкого спектра действия.
Если пациенты не реагируют на максимальные дозы пероральных антигистаминных препаратов второго поколения в течение четырёх недель, их следует направить к дерматологу, иммунологу или врачу-аллергологу. Длительное применение системных кортикостероидов не рекомендуется ввиду их побочных эффектов; в качестве альтернативы можно рассмотреть лечение омализумабом или циклоспорином, эффективность которых подтверждена убедительными доказательствами.
Омализумаб в лечении крапивницы:
Омализумаб — это гуманизированное моноклональное антитело (биологический препарат), которое связывается с циркулирующим иммуноглобулином E (IgE) и снижает высвобождение медиаторов воспаления тучными клетками и базофилами.
Препарат является дополнительной терапией для пациентов в возрасте от 12 лет с тяжёлой хронической идиопатической (спонтанной) крапивницей, симптомы которой сохраняются, несмотря на лечение H1-антигистаминными препаратами.
Вводится путём подкожной инъекции в дозе 2 инъекции по 150 мг один раз в 4 недели. После инъекции пациент должен находиться под наблюдением в медицинском учреждении в течение определённого времени.