Оперізуючий лишай: симптоми, причини, лікування та профілактика
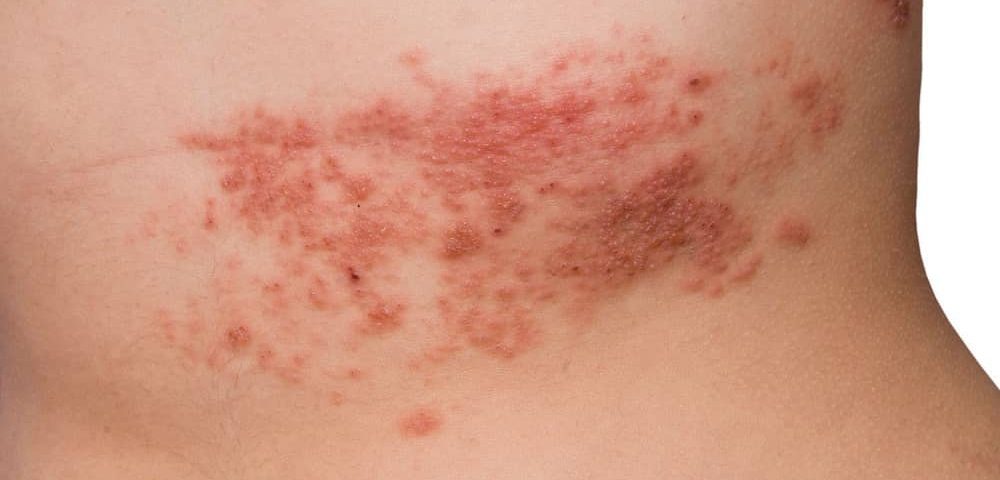
Оперізувальний лишай (герпес зостер) — це вірусне захворювання, яке багато хто недооцінює, приймаючи його за «звичайний висип» або шкірну алергію.
Насправді йдеться про реактивацію вірусу вітряної віспи, який здатний спричиняти виражений біль, ураження нервової системи та тривалі ускладнення.
Своєчасне розпізнавання та правильне лікування мають принципове значення для прогнозу.
Що таке оперізувальний лишай і чому він виникає:
Оперізувальний лишай (герпес зостер) — це клінічний прояв реактивації вірусу Varicella-Zoster, який належить до родини герпесвірусів.
Первинне зараження цим вірусом відбувається зазвичай у дитячому віці та проявляється у вигляді вітряної віспи. Після одужання вірус не елімінується повністю, а переходить у латентний стан, «ховаючись» у чутливих нервових гангліях спинного мозку та черепних нервів.
Упродовж багатьох років вірус може ніяк не проявлятися — його активність пригнічується клітинним імунітетом. Однак при зниженні імунного контролю вірус знову починає реплікацію: поширюється нервовими волокнами до шкіри та викликає запалення як нервової тканини, так і прилеглих шкірних покривів. Саме цим пояснюється поєднання інтенсивного нейропатичного болю та строго обмеженого, однобічного шкірного висипу, характерного для оперізувального лишаю.
Ключовим патогенетичним фактором розвитку захворювання є дисфункція клітинної імунної відповіді, а не контакт із джерелом інфекції. Тому оперізувальний лишай не відноситься до заразних захворювань у класичному розумінні, хоча людина з активними висипаннями може бути джерелом зараження вітряною віспою для тих, хто раніше нею не хворів.
Найбільш поширені провокуючі фактори реактивації вірусу:
- Вік понад 50 років. З роками відбувається фізіологічне зниження Т-клітинного імунітету.
- Хронічний стрес і перевтома. Супроводжуються підвищеним виробленням кортизолу.
- Цукровий діабет. Порушує мікроциркуляцію та імунну відповідь.
- Онкологічні захворювання. Особливо при хіміо- або променевій терапії.
- Прийом імунодепресантів і системних глюкокортикостероїдів.
- ВІЛ-інфекція та інші імунодефіцитні стани.
- Перенесені тяжкі інфекції або хірургічні втручання. Тимчасово виснажують імунні ресурси організму.
Оперізувальний лишай не свідчить про «слабкий імунітет» у побутовому розумінні. У багатьох випадках він розвивається у соціально активних і зовні здорових людей. Це, радше, клінічний маркер того, що в певний момент захисні механізми не змогли повністю стримати вірус, який присутній в організмі практично кожної людини, що перехворіла на вітряну віспу.
Перші симптоми: на що звернути увагу:
Захворювання рідко починається одразу з висипань. У більшості випадків йому передує продромальний період тривалістю від кількох годин до 3–5 днів.
Ранні ознаки. На цьому етапі пацієнти найчастіше скаржаться на пекучий, ниючий або стріляючий біль, відчуття поколювання, свербежу та «повзання мурашок», підвищену чутливість шкіри, слабкість і субфебрильну температуру, а також на головний біль і загальне нездужання.
Біль має чітку локалізацію та зазвичай є однобічним — по ходу міжреберних, трійчастого або інших периферичних нервів. Саме цей симптом нерідко вводить в оману та імітує захворювання серця, нирок або хребта.
Шкірні прояви. Через 1–3 дні з’являються характерні висипання: почервоніння шкіри, групи пухирців із прозорим вмістом, чітке розташування «смугою» або «поясом» та відсутність висипань із протилежного боку тіла.
З часом пухирці каламутніють, розкриваються та вкриваються кірочками. Повне загоєння зазвичай займає 2–4 тижні.
Форми та локалізація захворювання. Найчастіше уражаються грудна клітка та спина, поперекова ділянка, а також обличчя — зона трійчастого нерва.
Особливої уваги потребує оперізувальний лишай обличчя, оскільки він може зачіпати очі та вуха, а також спричиняти серйозні неврологічні та офтальмологічні ускладнення.
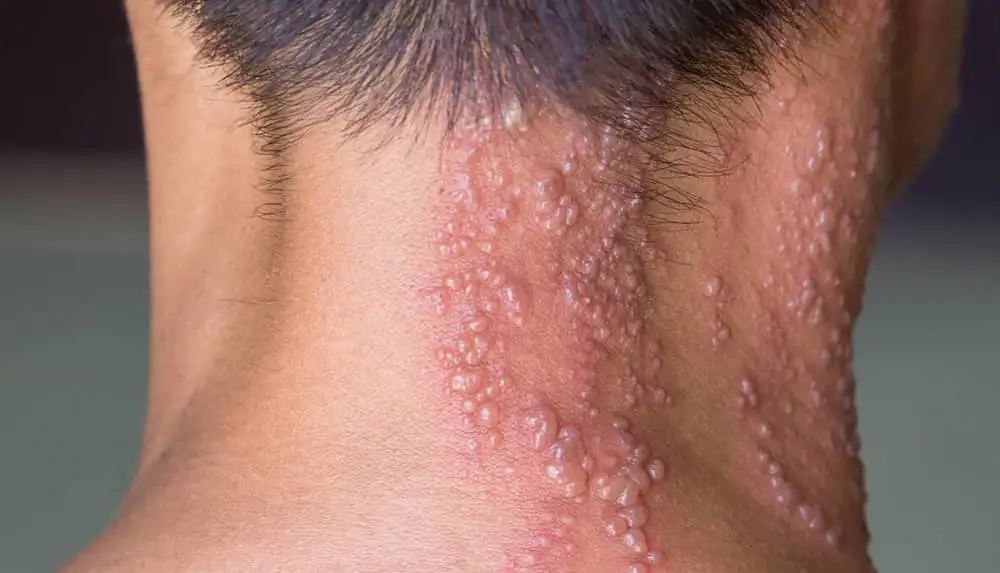
Діагностика: як встановлюється діагноз:
У більшості випадків оперізувальний лишай діагностується клінічно, без необхідності проведення складних лабораторних досліджень.
Характерне поєднання однобічного пухирцевого висипу та вираженого болю дозволяє встановити діагноз уже на консультації дерматолога при первинному огляді. Особливої клінічної настороженості вимагає больовий синдром, який нерідко передує висипанням на 2–5 днів.
Додаткові методи діагностики застосовуються в ситуаціях, коли класична картина порушена або існує ризик ускладнень: атипічний перебіг із мінімальним або нетипово локалізованим висипом; zoster sine herpete — оперізувальний лишай без висипань, при якому захворювання проявляється лише вираженим нейропатичним болем; тяжкий або рецидивуючий перебіг, особливо у пацієнтів старше 50 років; а також імунодефіцитні стани, при яких клінічні прояви можуть бути менш вираженими, але ризик ускладнень значно вищий.
У цих випадках можуть використовуватися такі діагностичні інструменти:
- ПЛР-діагностика вмісту пухирців або зіскрібків шкіри. Дозволяє виявити ДНК вірусу Varicella-Zoster та підтвердити діагноз із високою чутливістю, особливо на ранніх стадіях захворювання.
- Серологічні дослідження. Визначення антитіл (IgM, IgG) використовується обмежено та частіше має допоміжне значення, оскільки більшість дорослих уже мають IgG після перенесеної вітряної віспи.
- Консультації профільних спеціалістів. При ураженні обличчя, очей або вуха обов’язкові огляди невролога — для оцінки ступеня ураження нервової системи та ризику постгерпетичної невралгії; офтальмолога — при висипаннях у ділянці очниці та носа через ризик герпетичного кератиту та втрати зору; ЛОР-лікаря — при залученні вушної ділянки та підозрі на синдром Рамсея Ханта.
Діагностика оперізувального лишаю — це не просто фіксація шкірних проявів, а оцінка глибини нейроінфекції, факторів ризику та ймовірності ускладнень.
Раннє розпізнавання захворювання дозволяє розпочати противірусну терапію в оптимальні терміни та значно знизити ризик тривалих больових синдромів і неврологічних наслідків.
Сучасні підходи до лікування:
Оптимально лікування оперізувального лишаю має розпочинатися в перші 72 години від появи симптомів — це безпосередньо знижує ризик ускладнень.
Противірусна терапія. Основу лікування складають системні противірусні препарати, які пригнічують розмноження вірусу, скорочують тривалість захворювання, зменшують вираженість болю та знижують імовірність постгерпетичної невралгії. Препарати та дозування підбираються лікарем індивідуально.
Знеболювання та підтримка нервової системи. Больовий синдром при оперізувальному лишаї має нейропатичний характер і потребує комплексного підходу, що включає нестероїдні протизапальні засоби, препарати для лікування нейропатичного болю та вітаміни групи B. Самолікування анальгетиками нерідко виявляється неефективним.
Місцеве лікування. Застосовуються засоби для підсушування висипань, профілактики вторинної інфекції, а також зменшення свербежу та дискомфорту. Використання агресивних антисептиків або «народних методів» може уповільнити загоєння шкіри.
У період хвороби важливо уникати переохолодження, обмежити фізичні навантаження, забезпечити повноцінний сон і дотримуватися гігієни шкіри.
Можливі ускладнення та як їх уникнути:
Найбільш часте та тяжке ускладнення — постгерпетична невралгія: біль зберігається місяцями і навіть роками після зникнення висипу.
Також можливі ураження зору, зниження слуху, рубцеві зміни шкіри, бактеріальні ускладнення та неврологічні розлади.
Ризик ускладнень значно зростає при пізньому зверненні до лікаря та відмові від противірусної терапії.
Не відкладайте візит до спеціаліста, якщо:
- біль виражений і наростає;
- висип з’явився на обличчі або в ділянці очей;
- підвищилася температура;
- є хронічні захворювання або імунодефіцит;
- симптоми виникли у людини старше 50 років.
У медичному центрі «ДИВЕРО» ви можете пройти комплексну діагностику та отримати індивідуально підібране лікування з урахуванням віку, супутніх захворювань і форми перебігу хвороби. Не терпіть біль і не займайтеся самолікуванням — при перших симптомах запишіться на консультацію до дерматолога.